Choroba spowodowana naruszeniem struktury ścian naczyń krwionośnych, ich przerzedzenie, z wyraźnymi stagnacyjnymi procesami przepływu krwi, nazywana jest żylakami. Choroba często dotyka kończyn dolnych, chociaż może być zlokalizowana w pozostałej części ciała. Zgodnie z międzynarodową klasyfikacją chorób z dziesiątej rewizji ICD 10, żylakom przypisano kod 183, który zawiera cztery nagłówki opisujące różne objawy choroby.
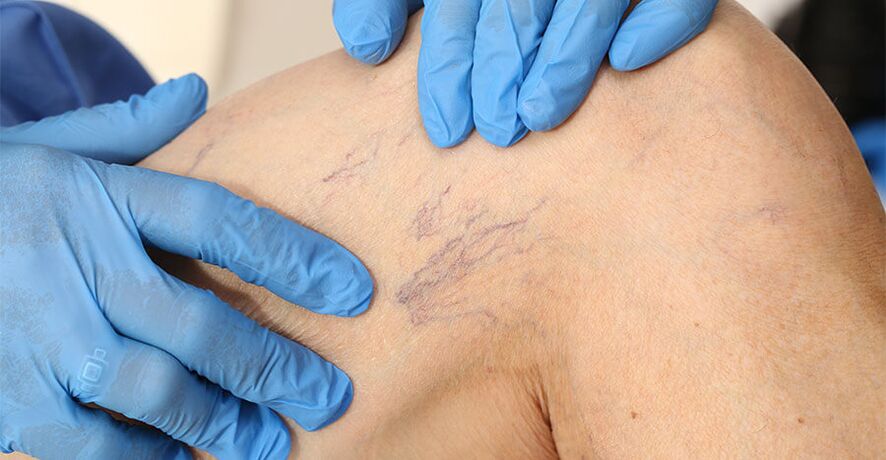
Jak pojawiły się żylaki?
Pierwsze wzmianki o żylakach znaleziono w starożytnych greckich papirusach. Historia i potwierdzone fakty naukowe mówią, że w znalezionej mumii egipskiej znaleziono żylaki kończyn dolnych - można argumentować, że choroba towarzyszy ludzkości przez całe jej istnienie.
Wybitni lekarze - Awicenna, Hipokrates, Galen próbowali leczyć żylaki kończyn dolnych. W XIX wieku stosowano bolesne i traumatyczne metody leczenia, które polegały na preparowaniu tkanek uda i podudzi w celu uszkodzenia żył odpiszczelowych, a następnie bandażowaniu. Zrozumiano, że w ten sposób można zapobiec stagnacji procesów przepływu krwi i zlikwidowaniu żylaków. Metody te pozostawiły jednak na ciele pacjentów straszne, rozległe blizny, przyczyniły się do uszkodzenia nerwów, tętnic i przerwania przepływu limfy.
Nieco później historia leczenia żylaków osiągnęła pozytywny przełom - w 1908 roku po raz pierwszy zastosowano metalową sondę jako środek o minimalnie inwazyjnym działaniu na ściany naczyń krwionośnych. Odkrycie radiografii umożliwiło przeprowadzanie dokładniejszych i skuteczniejszych operacji chirurgicznych w celu eliminacji żylaków. Teraz, gdy potrzebna jest prawidłowa diagnoza i leczenie choroby, stosuje się skanowanie dupleksowe i potrójne, silne leki, terapię laserową i skleroterapię. Interwencja chirurgiczna jest stosowana tylko w przypadkach, gdy żylaków nie można oszczędnie wyeliminować.
Główne przyczyny choroby
Żylaki to wielkie niebezpieczeństwo, patologia stała się „młodsza" – wcześniej cierpiały głównie osoby starsze, teraz żylaki rozpoznaje się u młodych pacjentów, niezwykle rzadko u dzieci.
Przyczyny choroby:
- Genetyczne predyspozycje.
- Nadwaga, nadwaga, otyłość.
- Siedzący, nieaktywny tryb życia.
- Niewłaściwa dieta, zła jakość krwi.
- Współistniejąca choroba układu sercowo-naczyniowego.
- Działalność zawodowa.
- Długotrwałe stanie, ciężki wysiłek fizyczny.
- Ciąża i zmiany hormonalne.
- Indywidualne cechy budowy układu naczyniowego.
- Patologiczne choroby wrodzone.
- Noszenie butów na obcasach, obcisłe ubranie.
- Zabiegi termiczne.
Każdy z powyższych powodów może wywołać rozwój żylaków, konsekwencje są niebezpieczne, w tym śmierć.
Struktura naczyń żylnych
Aby zrozumieć, co powoduje żylaki kończyn dolnych, musisz mieć pojęcie o budowie układu naczyniowego i mechanizmie jego pracy. Reprezentuje całość głównych (głębokich i powierzchownych) i łączących żył perforujących (komunikujących).
Mała żyła powierzchowna zaczyna się w okolicy stopy, rozciąga się wzdłuż tylnej części podudzia, rozgałęzia się pod kolanem na dwie gałęzie, łączy się z żyłą podkolanową i żyłą głęboką udową.
W okolicy kostki tworzy się duża żyła odpiszczelowa powierzchowna, biegnie wzdłuż powierzchni podudzia i stawu kolanowego i łączy się z żyłą udową. Żyły głębokie znajdują się wzdłuż odgałęzień tętnic, a cały układ żylny połączony jest naczyniami perforującymi.
Przy prawidłowym przepływie krwi natleniona krew przepływa bezpośrednio do serca, a specjalne zastawki żylne zapobiegają cofaniu się. Żylaki kończyn dolnych implikują silne ciśnienie, średnica światła żylnego znacznie wzrasta, zastawki nie radzą sobie z zadaniem, występuje refluks - odwrócony przepływ krwi. Niewłaściwe krążenie krwi powoduje nadmierną ekspansję (rozciąganie) ścian naczyń krwionośnych, ich ścieńczenie, niedrożność żylną i zastój krwi. W rezultacie - wzdęcia, obrzęk żył, tworzenie się węzłów.
Objawy i obraz kliniczny
Żylaki mogą rozwijać się przez długi czas w postaci utajonej, wtedy pojawiają się oznaki:
- Powstawanie pajączków to nagromadzenie siatki rozszerzonych małych żył.
- Dobrze zdefiniowany wzór zatkanych żył wystających pod skórę.
- Powstawanie miejsc zagęszczenia naczyń krwionośnych - żylaki w postaci dobrze rozróżnialnych guzków na nogach.
- Pojawia się zmiana normalnego koloru skóry, sinica, czerń, górna warstwa (skóra właściwa) nabiera luźnej struktury.
- Uczucie bólu, ciężkości, wzdęcia i zmęczenia nóg, zmniejszona mobilność, trudności w chodzeniu.
- W przypadku żylaków kończyn dolnych możliwe jest powstawanie obrzęków tkanek miękkich.
Ignorowanie terminowego leczenia prowadzi do poważnych i niebezpiecznych konsekwencji, gdy osobę można wyleczyć tylko poprzez natychmiastową interwencję chirurgiczną.
Klasyfikacja chorób
Żylaki według ICD 10 są klasyfikowane jako choroba z wrzodem, ze stanem zapalnym, z wrzodem i stanem zapalnym, gdy te objawy nie występują. Zgodnie z międzynarodową klasyfikacją przewlekłych chorób żylnych, stworzoną w 1994 roku, żylaki dzieli się na:
- Śródskórnie, odcinkowo. Nie obserwuje się patologicznego wyładowania żylnego.
- Odcinkowy z odwróconym przepływem krwi, przebiega przez żyły powierzchowne i perforujące.
- Ukazuje się z odwróconym przepływem krwi przez żyły powierzchowne i perforujące.
- Żylaki z odwrotnym przepływem krwi przez żyły głębokie.
Zwyczajowo dzieli się chorobę zgodnie z dodatkowymi objawami obrazu klinicznego:
- W badaniu lub badaniu palpacyjnym nie ma żadnych objawów.
- Żyły siatkowate są wyrażone.
- Są żylaki.
- Występuje obrzęk tkanek miękkich.
- Naruszenie normalnego koloru skóry.
- Ujawniona lipodermatoskleroza.
- Jest zagojony wrzód.
- Ujawniono aktywny wrzód.
Objawy są nieobecne lub subiektywne (uczucia pacjenta). Dodatkowo żylaki są klasyfikowane z powodów: wrodzonych, pierwotnych, wtórnych, z nieznanym czynnikiem, który wywołał rozwój choroby.
Diagnostyka żylaków
Dominującym sposobem identyfikacji żylaków jest badanie wzrokowe i badanie dotykowe pacjenta. W celu dokładnego określenia ciężkości choroby i wyboru właściwego leczenia, po zbadaniu historii medycznej i zastosowaniu badania palpacyjnego, flebolog przepisuje:
- Pełna morfologia krwi jest głównym standardem określania liczby czerwonych krwinek i poziomu hemoglobiny. Zgodnie z krzepliwością krwi wyciąga się wnioski dotyczące stopnia rozwoju choroby i predyspozycji do zakrzepicy.
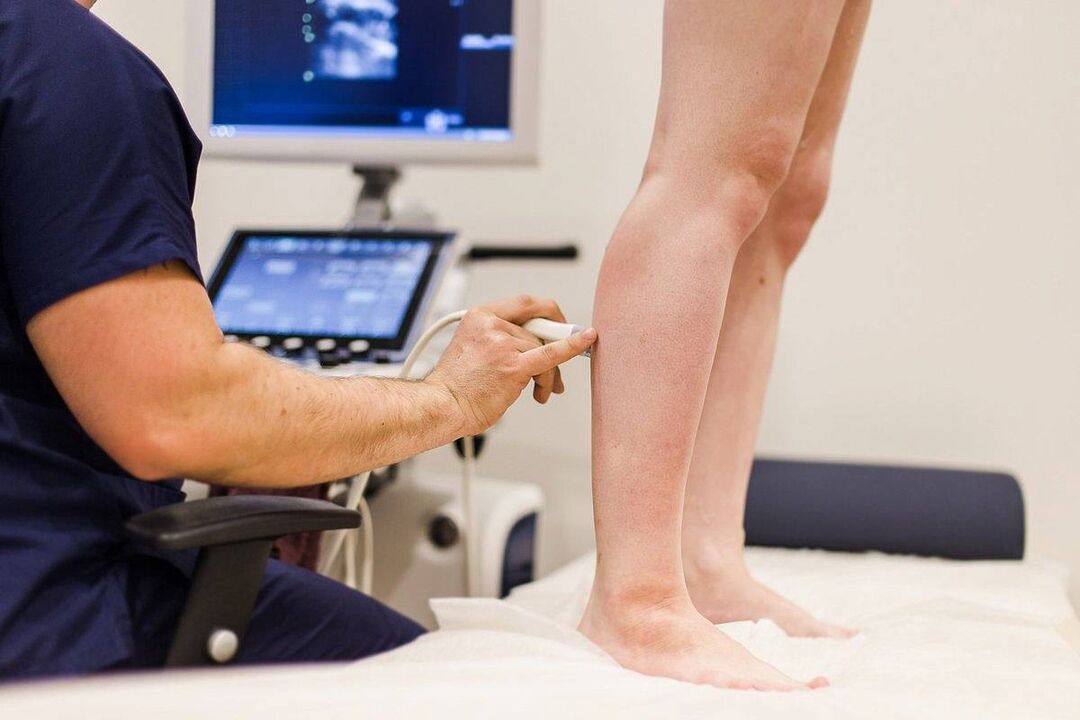
- USG Dopplera. Metoda polega na ultrasonograficznej diagnostyce prędkości i kierunku cząstek krwi. Pozwala to ustalić, w jakim kierunku odbywa się przepływ krwi, czy ma wystarczającą prędkość.
- Ultradźwiękowe agnoskanowanie. Służy do wizualnego badania ścian naczyń krwionośnych, ich budowy, kierunku i szybkości przepływu krwi w czasie rzeczywistym na monitorze aparatu USG.
- Pletyzmografia. Diagnostyka polega na wykrywaniu oporu elektrycznego tkanek nóg. Przy prawidłowym obiegu parametr powinien wskazywać normalny standard.
- Diagnostyka reowazograficzna. Na podstawie określenia wskaźnika wypełnienia tkanek krwią. Wskaźnik reograficzny pomaga określić stopień zaawansowania żylaków – kompensację, subkompensację lub dekompensację.
Historia choroby i jej badanie, uzyskanie kompleksowych danych diagnostycznych, pozwalają lekarzowi wybrać metodę leczenia.
Konserwatywna terapia lekowa
Ta metoda leczenia polega na wyznaczeniu specjalnych leków, które mają pozytywny wpływ na przebieg choroby. Zachowawcze leczenie żylaków jest skuteczne w początkowych stadiach, jest stosowane jako dodatkowa metoda leczenia powstawania guzków, wrzodów, egzemy.
Główne grupy przepisanych leków to:
- Flebotonika i fleboprotektory. Leki wenotoniczne są standardem, co oznacza leczenie zachowawcze. Wspomagają odbudowę struktury ścian naczyń krwionośnych, wzmacniają i tonizują naczynia krwionośne.
- Środki do skutecznego rozrzedzenia krwi. Przyczyniają się do poprawy składu jakościowego, krew szybciej przepływa przez żyły, zmniejszają ryzyko powstawania zakrzepów krwi, przywracają prawidłowe krążenie krwi, łagodzą ból.
- NLPZ (leki przeciwzapalne). Eliminują ból, zapobiegają skurczom, skutecznie łagodzą stany zapalne i obrzęki.
Leczenie zachowawcze pomaga w szybkim skierowaniu do flebologa, na początkowym etapie można wpływać na skład krwi i stan ścian naczyń. Przy złożonych postaciach choroby wymagane są drastyczne środki.
Laseroterapia
Laseroterapia uznawana jest za delikatną i najmniej traumatyczną metodę, gdy żylaki nóg wymagają leczenia klasyfikowane zgodnie z kodem ICD 10 183. Ideą metody jest wykorzystanie wiązki laserowej, która aktywnie oddziałuje na ściany naczyń i promuje ich przyleganie . Dioda LED podłączona do urządzenia laserowego jest wprowadzana do żyły przez przekłucie skóry. Wiązka jest selektywna i nie ma wpływu na sąsiednią zdrową tkankę. Istotne zalety laseroterapii w leczeniu żylaków:
- Szybki pozytywny efekt.
- Brak bólu i kontuzji.
- Stabilny wynik, długotrwała remisja.
- Przywrócenie prawidłowego krążenia krwi.
Przeciwwskazaniami do stosowania będą grube lub zbyt cienkie ściany naczyń, duże światła żylne, ciąża, onkologia i inne poważne choroby współistniejące.
Skleroterapia żylaków
Metoda polega na wprowadzeniu do naczyń dotkniętych żylakami specjalnych preparatów płynnych lub piankowych - obliteratorów. Zastępują komórki śródbłonka tkankami włóknistymi. Do wykonania skleroterapii stosuje się igły, strzykawki i sklerosanty.
Technika leczenia składa się z następujących etapów:
- przebicie patologicznej żyły;
- wypompowywanie (usuwanie) całej krwi z naczynia;
- podanie preparatu obliterującego;
- nałożenie odpowiedniego bandaża lub ucisk z dzianiny.
Ta metoda daje trwały efekt. Zabieg jest bezbolesny, zespolenie tkanek naczyniowych z żylakami jest alternatywą dla operacji.
Wykonywanie operacji
Najbardziej bolesnym i traumatycznym sposobem leczenia żylaków jest operacja. Wskazaniami do przeprowadzenia będą rozległe zmiany naczyniowe, obecność żylaków, niebezpieczne konsekwencje choroby, na przykład ostre zakrzepowe zapalenie żył.
Flebektomię wykonuje się w znieczuleniu miejscowym, podwiązuje się patologiczną żyłę, wykonuje się wymaganą ilość nacięć do jej usunięcia i usuwa. Operacja jest uznawana za skuteczną metodę leczenia, pokazuje wynik w osiemdziesięciu procentach przypadków. Ale flebektomia ma wiele skutków ubocznych: powikłania ran, urazy węzłów chłonnych, w skrajnych przypadkach, z uszkodzeniem nerwów głębokich, mogą wystąpić unieruchomienie i niepełnosprawność.
Aby zapobiec groźnym powikłaniom żylaków, które objawiają się: guzkami, owrzodzeniami, krwawieniem, zakrzepicą żył, zatorowością płucną i innymi poważnymi następstwami, w początkowej fazie żylaków należy skonsultować się z lekarzem!























